Aids
Impfung und Therapie gegen Aids
Normalerweise ist das flächendeckende Impfen eine der wirkungsvollsten Methoden, um eine Krankheit auszurotten. Aber bislang ist es noch nicht gelungen, einen wirksamen Impfstoff gegen das Aids-auslösende HI-Virus (HIV) zu entwickeln.
Von Katrin Ewert, Jennifer Dacqué, Hildegard Kriwet
Immer wieder Rückschläge
Bei einer Impfung wird dem Körper eine abgetötete oder geschwächte Form eines Virus zugeführt. Dies löst eine Immunabwehr aus und der Organismus produziert Antikörper gegen den Erreger. So wird es schon lange gegen Krankheiten wie Pocken, Masern und Hepatitis gemacht. Beim HI-Virus ist diese Methode jedoch problematisch.
Da das Virus im Körper des Wirtes immer wieder mutiert, kann ein Impfstoff nicht dauerhaft vor einer Infektion schützen. Keines der bislang am Menschen getesteten Impfpräparate brachte die erwünschte Wirkung. Die Folge: Eine Testreihe nach der anderen musste abgebrochen werden.
1998 scheiterte eine Studie mit dem vielversprechenden Wirkstoff Aidsvax der Firma VaxGen. 2007 brachen die Firmen MSD und Merck ihre Impfstudien ab, nachdem die Zahl der Ansteckungen bei den Testpersonen nicht zurückging, sondern sich teilweise sogar erhöhte.
Dennoch wird die Forschung – trotz der vielen Rückschläge – nicht eingestellt. Noch immer besteht Hoffnung, nicht zuletzt deshalb, weil manche Menschen offenbar über einen natürlichen Schutz vor der Krankheit verfügen.
So entdeckten kanadische Forscher 2008, dass der Körper mancher Menschen vermehrt eine bestimmte Eiweiß-Mischung produziert, die das Virus daran hindert, sich zu vermehren. Mediziner versuchten daraufhin, sich diese Erkenntnis bei der Impfstoffentwicklung zunutze zu machen.
Dem Forscher-Team um den Virologen und Nobelpreisträger David Baltimore vom California Institute of Technology gelang es 2011 zum ersten Mal, einen Impfstoff für Mäuse zu entwickeln. Sie injizierten den Nagern Gene, die im Körper des Tieres Antikörper gegen das HI-Virus produzieren sollten. Das Ergebnis: Die behandelten Mäuse waren bis zu ihrem Tod vor einer Ansteckung mit HIV geschützt.

Bei Mäusen wirkt der Impfstoff gegen HIV bereits
Auch in Deutschland wird geforscht
Das HI-Virus kennt keine Landesgrenzen. Schon lange arbeiten daher Wissenschaftler aus der ganzen Welt zusammen an HIV-Impfstoffen und -Medikamenten. Auch in Deutschland gab es Studien und Versuchsreihen, von denen einige recht erfolgreich waren.
An der Medikamenten-Forschung sind deutsche Wissenschaftler ebenfalls beteiligt. 2007 entdeckten Forscher der medizinischen Hochschule Hannover und der Universität Ulm ein Protein im Blut des Menschen, das das HI-Virus daran hindert, in die Körperzellen einzudringen. Die Forscher nannten es Virus-Inhibitorisches-Peptid (VIRIP).
Daraufhin kam den Wissenschaftlern die Idee, dieses Peptid künstlich im Labor herzustellen und damit HIV-Patienten zu behandeln. 2008 testeten sie den Wirkstoff an 18 Patienten. Schon nach zehn Tagen Behandlung fanden die Mediziner weniger Erreger im Blut der Patienten als vorher.
Das Besondere an dem Peptid ist, dass es die HI-Viren gar nicht erst in die gesunde Zelle hineinlässt, während die gängigen Aids-Medikamente erst dann wirken, wenn das Virus die Zelle bereits befallen hat.
Als Präparat mit einer neuen Wirkweise könnte es langfristig die bisherigen Therapien ergänzen und verbessern. Klinische Studien haben die Wirksamkeit von VIR-576, wie der Wirkstoff mittlerweile heißt, im Jahr 2012 bestätigt. Momentan wird das Medikament weiterhin in Studien erforscht. Es ist noch nicht für die HIV-Therapie zugelassen (Stand: Februar 2021).
Die Behandlung einer HIV-Infektion
Bisher ist es den Pharmakonzernen noch nicht gelungen, ein Medikament zu entwickeln, das das HI-Virus komplett aus dem Körper vertreibt. Das HI-Virus ist ein Retrovirus. Das bedeutet, dass es seine Erbinformationen in der Ribonukleinsäure (RNS) speichert und sie in das Erbgut der menschlichen Zellen überträgt. Deren Immunabwehr wird durch das Eindringen massiv geschwächt.
Die Behandlung einer Infektion setzt also darauf, die Virenanzahl im Organismus möglichst klein zu halten, damit das Immunsystem nicht zu sehr geschwächt wird.
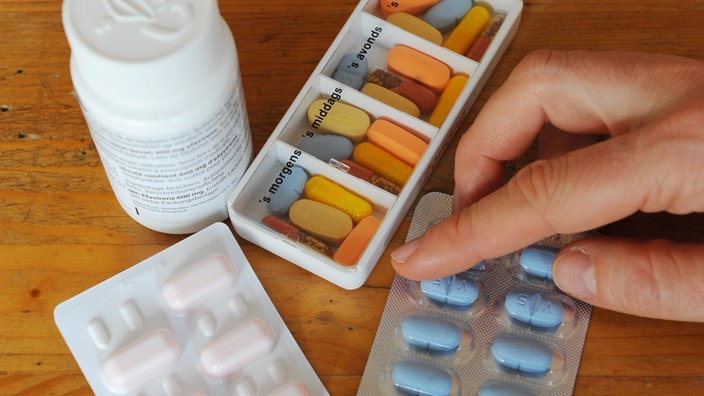
Die Forschung nach Medikamenten geht weiter
Nachdem HIV in den 1980er-Jahren auftauchte, wurden Milliarden in die Bekämpfung des Virus investiert. Heute stehen den Ärzten für die Therapie rund 45 verschiedene Medikamente aus fünf Wirkstoffklassen zur Verfügung. Diese Präparate haben unterschiedliche Anwendungsgebiete und müssen genau auf den Patienten abgestimmt werden.
Doch nicht jeder HIV-positive Patient muss Medikamente einnehmen. Erst wenn sich die Viren im Körper bis zu einem bestimmten Level ausgebreitet haben, setzt die antiretrovirale Therapie (ART) beziehungsweise hochaktive antiretrovirale Therapie (HAART) ein.
Eine derartige Therapie gegen die Retroviren wird – wenn sie einmal angefangen wurde – bis zum Lebensende fortgesetzt. Da die Medikamente Nebenwirkungen wie Übelkeit, Erbrechen und Durchfall auslösen können, muss der betreuende Arzt genau überlegen, wann er die Behandlung beginnt. Schwere Nebenwirkungen wie Stoffwechselstörungen und Beeinträchtigungen der Nieren und Knochen sind bei den heutigen Medikamenten eher selten.
Während der Therapie geht die Zahl der HI-Viren im Körper stark zurück, doch ganz verschwindet das Virus nie. Wenn die Medikamente abgesetzt werden, beginnt das Virus wieder damit, sich zu vermehren und das Immunsystem anzugreifen.
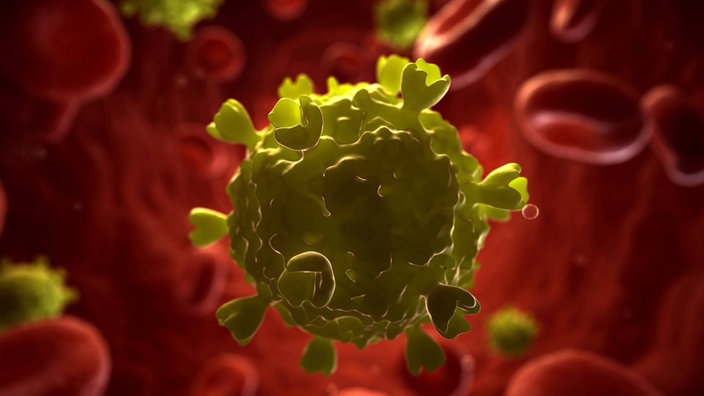
Das Virus kann jederzeit wiederkommen, wenn die Medikamente abgesetzt werden
Um sicherzugehen, dass ein HIV-Patient möglichst lange und nahezu ohne Nebenwirkungen leben kann, werden je nach Patient verschiedene Wirkstoffe kombiniert und die Dosis genau angepasst. Die meisten Betroffenen nehmen ein bis zwei Tabletten pro Tag ein und gehen alle drei Monate zu Kontrolluntersuchungen. In der Regel können sie mit dieser Therapie heute gut und lange leben. Ein gesunder Lebensstil mit viel Bewegung, einer ausgewogenen Ernährung, Rauchverzicht und wenig Alkohol kann die Nebenwirkungen der HIV-Medikamente verringern.
Auch wenn bereits viele verschiedene Wirkstoffe auf dem Markt sind, forschen Wissenschaftler weiterhin an neuen Medikamenten.
Ende 2020 wurden zwei Medikamente in der Europäischen Union als Injektion zugelassen. Bisher gab es die beiden Wirkstoffe als Tablette, jetzt können Ärzte sie den Patienten alle ein bis zwei Monate mit einer Spritze verabreichen. Das erleichtert den Alltag vieler Betroffene, da sie nicht mehr täglich Tabletten schlucken müssen.
Forscher aus den USA haben im Jahr 2020 ein Mittel mit einem neuen Wirkmechanismus entdeckt, das sogar nur alle sechs Monate gespritzt werden müsste. Größere Studien stehen dazu jedoch noch aus.
Die Zukunft – Hoffnung durch Gentherapie?
Anfang 2019 teilte die Universität Düsseldorf mit, dass ein HIV-positiver Krebspatient mit einer Stammzelltransplantation von einem Spender mit einer Genmutation behandelt wurde. Das Kuriose: Nach der Behandlung war das HI-Virus nicht mehr nachweisbar.
Damit wäre der Mann einer der ersten Menschen weltweit, der von HIV geheilt worden wäre. Neben dem Düsseldorfer Patienten gibt es zwei weitere Einzelfälle aus Berlin und London, die durch ähnliche Methoden als geheilt gelten. Auch diese beiden Patienten hatten Krebs.
Die drei Fälle geben Hoffnung, jedoch ist eine Stammzelltransplantation eine komplizierte und mitunter gefährliche Methode. Sie wird daher nur bei Krebspatienten eingesetzt und ist keine Option für ansonsten gesunde, HIV-positive Menschen.
Es gibt zahlreiche weitere Forschungsansätze – zum Beispiel zu einer Gentherapie. Erste Erfolge wurden im Februar 2016 veröffentlicht. Den Wissenschaftlern rund um Joachim Hauber vom Leibniz-Institut für experimentelle Virologie (Heinrich-Pette-Institut) in Hamburg und dem Max-Planck-Institut für molekulare Zellbiologie und Genetik in Dresden war es gelungen, durch eine Gentherapie das HI-Virus aus den befallenen Körperzellen zu entfernen. Dabei werden auf molekularer Basis die Erbinformationen der HI-Viren aus den befallenen Zellen "ausgeschnitten".
Eine Behandlung gegen das HI-Virus könnte so aussehen: Dem Immunsystem würden Stammzellen entnommen und mit einem künstlich erzeugten Enzym verändert. Wissenschaftler sprechen auch von einer Gen-Schere. Die veränderten Zellen würden dem Patienten dann wieder verabreicht.
Die daraus entstehenden Immunzellen sollen dann eigenständig das HI-Virus in anderen befallenen Zellen erkennen und mit dieser Schere bekämpfen. Auf diese Weise könnte sich, so die Hoffnung, das Immunsystem langfristig selbst reparieren.
Ende 2019 liefen fast 100 Studien zu verschiedenen Ansätzen der Gentherapie – darunter zu Gen-Scheren, zum Umprogrammieren von Immunzellen und zu verschiedenen Antikörpern. Forscher gehen jedoch davon aus, dass es noch dauern wird, bis sie eine der Optionen am Menschen anwenden können.
UNSERE QUELLEN
- Deutsche Aids-Hilfe: HIV-Forschung– Therapie, Impfung, Heilung
- Deutsche Aids-Hilfe: HIV-Behandlung
- Deutsche Aids-Hilfe: HIV-Medikamente
- Deutsche Aids-Hilfe: Nebenwirkungen
- HIV and More: HIV-Medikamente im Überblick
- Internisten im Netz: HIV & AIDS – Behandlung (Berufsverband Deutscher Internisten)
- Öffentliches Gesundheitsportal Österreich: HIV/AIDS – Antiretrovirale Kombinationstherapie (Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz)
- Redaktionsnetzwerk Deutschland: Vielversprechende Resultate – Neuer Wirkstoff für HIV-Therapie getestet (02.07.2020)
- Deutsche Aids-Hilfe: Londoner Patient – Wahrscheinlich zweite HIV-Heilung (11.03.2020)
- Pharmazeutische Zeitung: HIV-Therapie – EU-Zulassung für zwei langwirksame HIV-Depotspritzen (30.12.2020)
(Erstveröffentlichung 2008. Letzte Aktualisierung 04.03.2021)
Quelle: WDR