Viren
Der Weg zum Grippe-Impfstoff
Immer wieder kommt es zu starken Grippewellen wie in der Saison 2017/2018, als in Deutschland rund 25.000 Menschen starben. Neun Millionen Menschen erkrankten allein im Januar 2018 – viele davon trotz Impfung. Wie kann so etwas passieren? Warum gibt es keinen sicheren Schutz vor Influenza-Viren?
Von Cora Richter
Grippe-Impfstoffherstellung beruht auf Annahmen
Jedes Jahr entscheidet die Weltgesundheitsorganisation (WHO) neu darüber, wie die Zusammensetzung des Impfstoffes für die aktuelle Grippe-Saison aussehen soll. Denn Grippeviren verändern sich schnell, wenn sie um die Welt wandern.
Entscheidend ist, dass die richtigen Bestandteile der wichtigsten Virenstämme für einen sogenannten "Vierfach-Grippe-Impfstoff" (mit zwei Influenza A- und zwei Influenza B-Bestandteilen) miteinander kombiniert werden. Das verspricht den besten Impfschutz.
Wenn bei uns noch Sommer ist, beobachten Forscher das Geschehen auf der Südhalbkugel. Denn dort zirkulieren bereits die Viren, die höchstwahrscheinlich ein halbes Jahr später auch den Norden erreichen werden. Sie sind die Grundlage für den Impfstoff der neuen Saison in den nördlichen Breitengraden.
Weltweit werden dafür Grippe-Patienten untersucht. Wo und wie stark verändern sich die Virenstämme? Insgesamt 144 nationale Zentren sammeln aktuell zirkulierende Grippe-Viren in einem globalen Netz. Sie schicken die Proben und Analysen von den Grippepatienten dann an sechs Institute, die weiter daran forschen. Am Ende gehen deren Ergebnisse nach Genf an die WHO-Zentrale, um den bestmöglichen Impfstoff für die nächste Saison festzulegen.
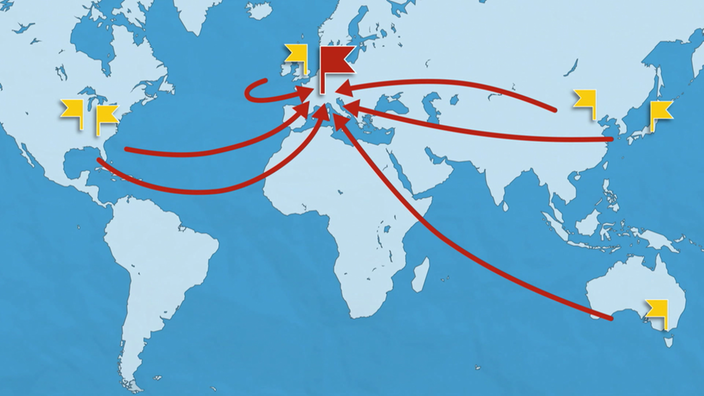
Grippeforscher aus aller Welt sammeln Proben und schicken sie an die WHO-Zentrale in Genf
Was bewirkt die Grippe-Impfung?
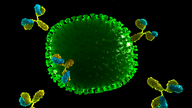
Die Impfung richtet sich gegen bestimmte Strukturen auf der Virus-Oberfläche, die sogenannten Antigene – Hämagglutinin und Neuraminidase. Durch die Impfung soll das Immunsystem stimuliert werden, Antikörper gegen die Antigene herzustellen, um die Viren zu vernichten.
Die Impfung schützt in der Regel gegen die vier Grippe-Virusvarianten, von denen erwartet wird, dass sie sich am stärksten verbreiten werden.
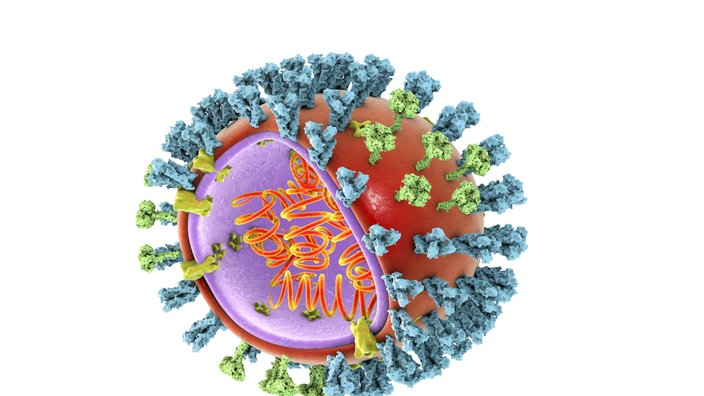
Ein Virus-Molekül: Im Kern das Erbmaterial, auf der Oberfläche die Antigene (blau und grün)
Risikogruppen sollten sich impfen lassen
Die Ständige Impfkommission empfiehlt in Deutschland eine Grippeschutz-Impfung für folgende Risikogruppen: Menschen ab 60 Jahren, chronisch Kranke jeglichen Alters, Schwangere und Menschen, die sich viel in Gemeinschaftseinrichtungen aufhalten und viel Publikumsverkehr haben, sowie natürlich Medizin- und Pflegepersonal.
Wissenschaftler gehen davon aus, dass etwa 50 bis 62 Prozent aller Geimpften einen guten Schutz bekommen, insbesondere gegen einen komplizierten Verlauf einer Grippe-Erkrankung. Denn die Grippe-Impfung verhindert nicht die Infektion an sich, sondern schützt vor einem schweren Verlauf mit Komplikationen in Lunge, Herz oder sogar Gehirn.
Lebensbedrohlich kann eine Grippe-Infektion werden, wenn das Immunsystem so weit geschwächt wird, dass bakterielle Erreger leichteres Spiel bekommen und durch Folgeinfektionen zum Beispiel zu einer Lungenentzündung führen. Für immungeschwächte Menschen – zum Beispiel ältere Menschen oder Patienten, die gerade eine Chemotherapie machen – gibt es zudem sogenannte "adjuvantierte Grippe-Impfstoffe". Das sind Impfstoffe mit Wirkstoffverstärkern, die das Immunsystem stärker stimulieren können.

Grippe-Impfstoffe bereiten das Immunsystem auf Virus-Attacken vor
Grippe-Impfstoffherstellung ist ein langwieriger Prozess
Bei Infektionskrankheiten wie Mumps, Masern und Röteln hat man mit einer einmaligen Impfung in der Regel einen sehr guten und auch lebenslangen Impfschutz. Für die Grippe-Impfung gegen Influenza-Viren gilt das leider nicht.
Denn Grippe-Viren können in kurzer Zeit viele weitere Personen infizieren und sich bei jedem Wirtswechsel auch selbst verändern. Da die Herstellung geeigneter Grippe-Impfstoffe heute in der Regel aber noch bis zu sechs Monaten dauert, ist der Impfschutz danach dann eventuell lückenhaft.

Grippeviren werden in Hühnereiern vermehrt
Seit Jahrzehnten wird der Impfstoff für Millionen Menschen in Hühnereiern produziert. Aus einem Hühnerei wird jeweils nur eine Impfdosis hergestellt. Die Eier werden mit Viren infiziert und dann bebrütet, um die Viren zu vermehren. In einem nächsten Schritt werden die Viren aus den Eiern abgesaugt und mit Hitze oder Chemikalien behandelt, um die Viren abzutöten beziehungsweise um harmlose Bruchstücke für den späteren Impfstoff zu gewinnen.
Ein sehr aufwendiges, zeitintensives Verfahren, das Anpassungen an sich stark verändernde, zirkulierende Grippe-Viren erschwert. Daher arbeiten Forscher jetzt mit Hochdruck an neuen Verfahren, die die Zeitdauer der Impfstoffherstellung deutlich verkürzen sollen.
Die Grippeimpfung – schwere Nebenwirkungen sind selten
Die Grippeimpfung selbst ist gut verträglich. Gelegentlich kann es nach der Impfung durch die Anregung der körpereigenen Abwehr zu einer Rötung oder Schwellung an der Einstichstelle kommen. Manchmal entsteht auch kurzfristig ein allgemeines Krankheitsgefühl mit leichtem Fieber, Appetitlosigkeit, Kopf- oder Muskelschmerzen. Solche Impfreaktionen klingen in der Regel schnell wieder ab.
Schwere Nebenwirkungen wie allergische Reaktionen zum Beispiel gegen Hühnereiweiß sind sehr selten. Ab der Saison 2019/20 ist auch wieder ein hühnereiweißfreier Grippeimpfstoff für Allergiker verfügbar.
Trotz suboptimaler und von Jahr zu Jahr schwankender Effektivität bietet die Grippeimpfung immer noch den besten Schutz vor einer Influenzainfektion. "Es gibt keine andere Impfung in Deutschland, mit der sich mehr Leben retten lassen", erklärte Professor Lothar H. Wieler, Präsident des Robert Koch-Institutes in Berlin anlässlich der Veröffentlichung des neuen Influenza-Saisonberichtes, dem sogenannten "Bericht zur Epidemiologie der Influenza in Deutschland Saison 2018/19".
Die Influenza verläuft deutlich häufiger tödlich als etwa Masern. Daher ist es verwunderlich, dass aktuell nur über die Impfpflicht gegen Masern diskutiert wird und nicht auch über die Impfpflicht gegen Influenza. Fakt ist: Jedes Jahr sterben rund 22.000 bis 25.000 Menschen an Influenza.
Quelle: SWR | Stand: 27.11.2019, 12:00 Uhr